
서론
구강내 연조직은 점막과 치은으로 크게 구분이 되고 이를 구분하는 선이 점막치은경계이다.
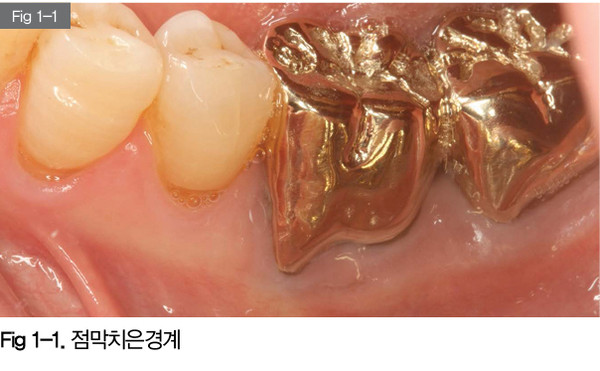
위의 사진을 보면 상부의 치은은 보다 산호색에 가깝고, 하방에 점막은 치은보다 더 붉은색이고 명확한 선으로 이를 구분할 수 있다. 위의 사진의 환자분은 특징적으로 저작 시 #36 치아의 치은의 통증을 호소했다. #34, 35, 37 치아의 경우 2mm 이상의 각화 치은이 관찰되고, 점막을 조작 시 치아와 치은의 분리 현상도 관찰되지 않았다.
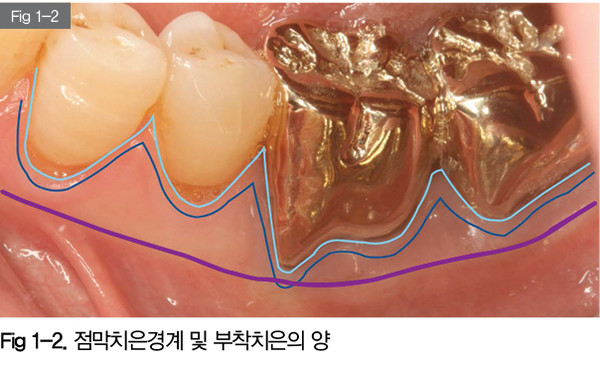
위의 사진을 보면 점막치은경계는 보라색선으로, 유리치은과 부착치은의 경계는 파란색선으로 표시하였다. #36 치아의 경우 특정부분의 부착치은이 형성돼 있지 않고 바로 점막으로 연결된 것을 볼 수 있다. 환자가 씹을 때마다 점막이 당겨져 해당부위의 치은이 치아와 분리되면서 통증이 느껴진 것이고, 현재 상태를 개선하기 위해서는 Free Gingival Graft(FGG, 유리치은이식술)이 필요하다.
치아와 임플란트 모두 적절한 양의 부착치은이 필요하고, 부착치은 부족 시 Biologic Width의 확보가 어렵고 해당부위에 통증이 존재하고, 골소실이 발생할 가능성이 높아진다. 따라서 임플란트 수술을 할 때에 임플란트 주변을 감싸는 적절한 양의 부착치은이 확보되도록 절개선을 디자인하는 것이 중요하다.
case 1
본론
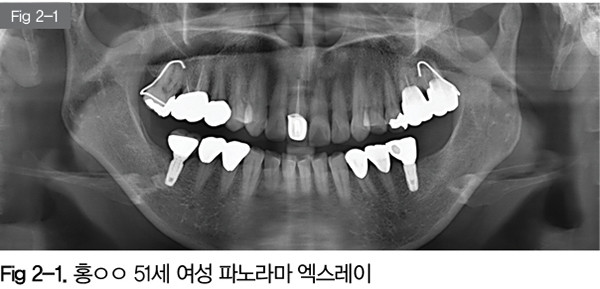
51세 여성환자분이 40번대 구치부의 통증을 호소하면서 내원했다. #44, 45 치아에 크라운이 되어있고, #46 부위에 임플란트 및 보철이 있다. 해당부위에 통증이 원인이 될만한 엑스레이상 소견은 관찰되지 않는다.
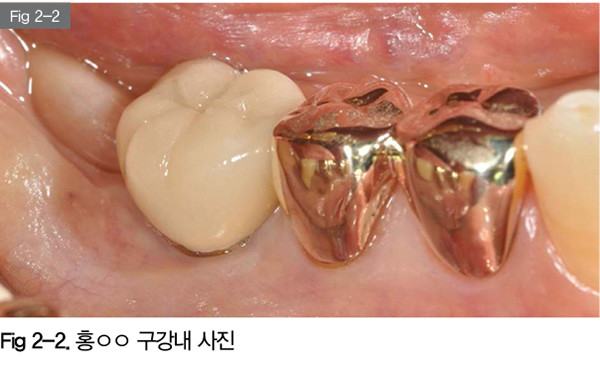
위의 사진을 보면 #46 임플란트 보철물의 협측에 부착치은이 없고 모두 점막으로만 돼있다. 구강내 점막이 당겨질때마다 임플란트 주변 점막과 임플란트 보철물 사이가 벌어지면서 해당부위에 지속적인 통증 및 불편감이 느껴지는 상태다. 타치과에서 임플란트 및 보철을 한 상태이고, PFM 보철물이 영구합착돼 있으면 손상없이 제거할 방법이 없어서 임플란트 보철물은 그대로 있는 상태에서 하방변위판막술(Apical Positioned Flap, APF) 및 유리치은이식술을 계획했다.
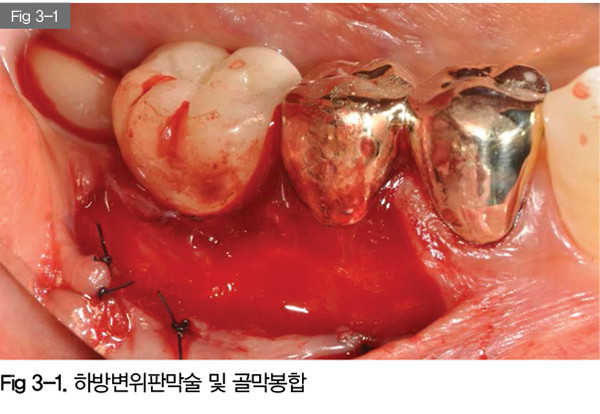
#45 치아의 근심측과 #46 임플란트의 원심측의 협측 연조직을 부분층판막으로 열고, 하방변위판막술을 시행해 하방에 남겨진 골막에 판막을 골막봉합을 통해서 고정했다. 부분층판막을 블레이드로 형성하는 것도 난이도가 높고, 골막봉합이 가능한 적절한 골막을 남기면서 판막을 조작하는 것도 역시 난이도가 높다. 가장 어려운 술식은 남겨진 골막에 판막을 봉합으로 고정하는 것이다. 각침을 이용하면 골막이 쉽게 찢어질 수 있어서 환침을 사용해야 하고, 환침을 사용 시에도 골막이 찢어지지않으면서 판막이 다시 상부로 변위되지 않도록 적절하게 고정해야한다.
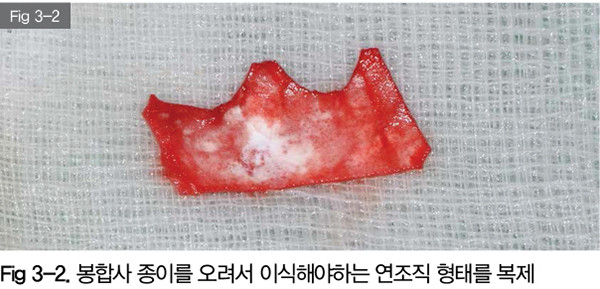
종이를 오려서 하방변위판막술을 시행하고 노출된 부위의 골막에 해당하는 부분의 면적과 형태를 복제했다.
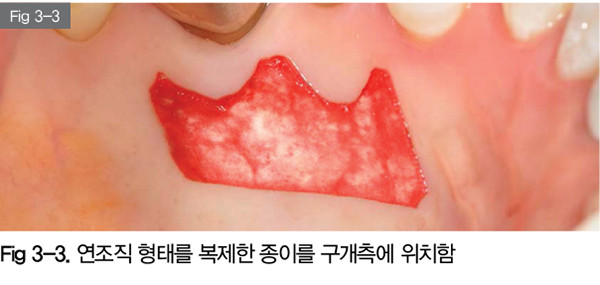
#14-16 사이의 구개측에 연조직 형태를 복제한 종이를 위치시키고, 이 형태와 동일하게 유리치은을 채득한다.
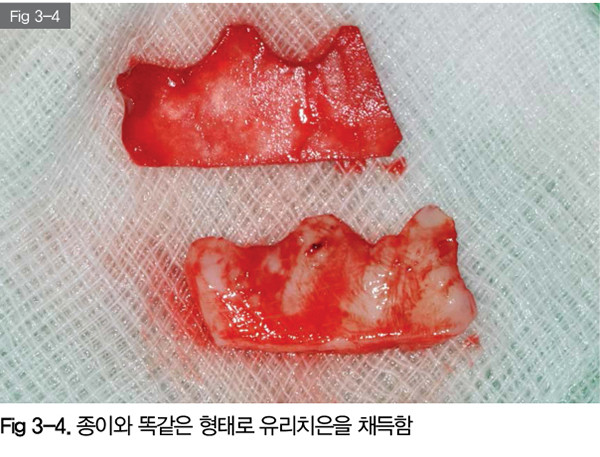
유리치은을 복제하려는 종이형태와 동일하게 채득했다. 유리치은의 두께는 1.5~2mm 정도가 적당하고 너무 앏으면 이식의 효과가 떨어지고 너무 두꺼우면 하방에서 혈류공급이 충분하지 못해서 괴사의 위험성이 있다.
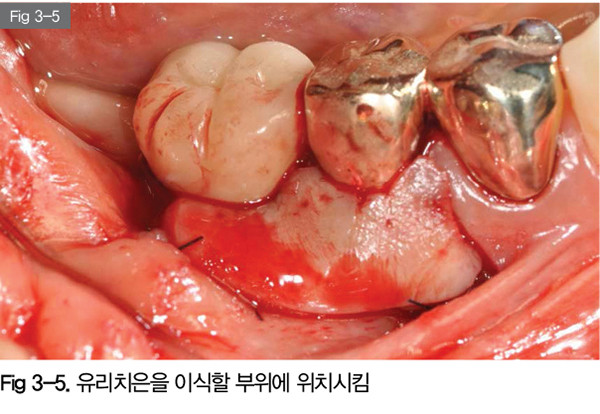
종이를 이용해 복제를 했기 때문에 유리치은은 형태와 면적이 이식할 부위에 딱 맞게 된다.
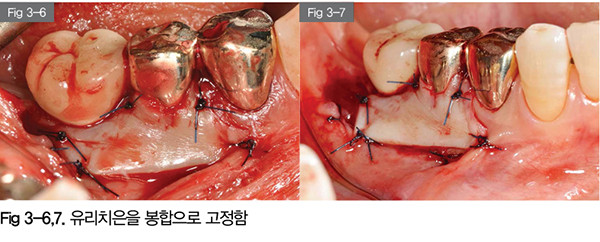
유리치은의 상부는 설면의 판막과 직접 봉합을 하고 근심면은 남겨진 부착치은에 봉합했다. 원심면은 하방의 골막에 골막봉합을 하고, 하방변위된 점막의 경계에 봉합해 점막이 유리치은과 골막사이로 밀려들어오는 것을 방지했다.
<다음 연재에 계속>


